Glándula suprarrenal
 From Wikipedia (Es) - Reading time: 13 min
From Wikipedia (Es) - Reading time: 13 min
| Glándulas suprarrenales o adrenales | ||
|---|---|---|
 Ubicación de las glándulas suprarrenales sobre el riñón izquierdo y derecho. | ||
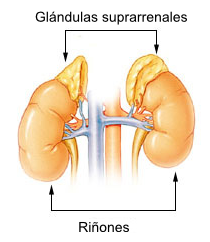 La suprarrenal derecha tiene forma piramidal y la izquierda semilunar | ||
| Nombre y clasificación | ||
| Sinónimos |
| |
| Latín | [TA]: glandula suprarenalis | |
| TA | A11.5.00.001 | |
| Información anatómica | ||
| Sistema | endocrino | |
|
| ||
Las glándulas suprarrenales, también llamadas glándulas adrenales, son dos pequeños órganos productores de hormonas situados en el polo superior de los riñones. La derecha tiene forma piramidal y la izquierda semilunar. Constan de dos porciones: la corteza suprarrenal y la médula suprarrenal. La corteza secreta glucucorticoides como el cortisol, mineralocorticoides como la aldosterona y andrógenos suprarrenales, mientras que la médula produce adrenalina y noradrenalina. Las glándulas suprarrenales son imprescindibles para la supervivencia y hacen posible que el organismo pueda afrontar situaciones de estrés físico y psíquico, si no existieran se produciría la muerte por alteraciones en los niveles de sodio y potasio en sangre, colapso circulatorio y aumento de los niveles de glucosa en sangre. Los glucocorticoides tienen diferentes efectos sobre el metabolismo y el sistema inmunológico, los mineralocorticoides controlan el balance del sodio y el potasio y regulan la presión arterial, los andrógenos suprarrenales tienen gran importancia en el inicio de la pubertad. La adrenalina y noradrenalina producidas por la médula adrenal son fundamentales en la respuesta ante el estrés.[1]
Anatomía y fisiología
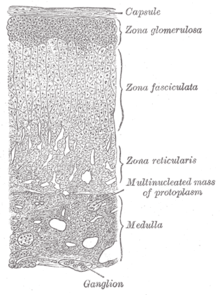
[editar]Las glándulas suprarrenales se encuentran en el abdomen, en en el polo superior de los riñones, detrás del peritoneo, están irrigadas por las arteria suprarrenal superior, arteria suprarrenal media y arteria suprarrenal inferior. Están formadas por dos estructuras diferentes: la médula suprarrenal y la corteza suprarrenal. La médula suprarrenal está situada en el centro, rodeada por la corteza suprarrenal, que forma la superficie. Cada glándula pesa 4 gramos y mide alrededor de 4 cm de alto, 3 de ancho y 1 cm de grosor. La corteza suprarrenal produce hormonas esteroideas que son esenciales para la vida, la médula suprarrenal produce catecolaminas, principalmente adrenalina y noradrelanina.[2]


Médula suprarrenal
[editar]La médula suprarrenal está compuesta principalmente por células cromafines productoras de hormonas, y es el principal órgano de conversión de tirosina en catecolaminas tales como la adrenalina (epinefrina) y la noradrenalina (norepinefrina). Las células de la médula suprarrenal derivan embriológicamente de la cresta neural, como neuronas modificadas. Realmente estas células son células postganglionares del sistema nervioso simpático, que reciben la inervación de células preganglionares. Como las sinapsis entre fibras pre y postganglionares ocurren en los ganglios nerviosos autonómicos, la médula suprarrenal puede considerarse un ganglio nervioso del sistema nervioso simpático.
En respuesta a una situación estresante, como es el ejercicio físico o un peligro inminente, las células de la médula suprarrenal producen catecolaminas que son incorporadas a la sangre, en una relación 70 a 30 de adrenalina y noradrenalina, respectivamente. La adrenalina produce efectos importantes, entre ellos el aumento de la frecuencia cardíaca, vasoconstricción, broncodilatación y aumento del metabolismo, que son respuestas muy fugaces.
Corteza suprarrenal
[editar]La corteza suprarrenal o corteza adrenal rodea la médula suprarrenal, sus células presentan abundante retículo endoplasmático liso y mitocondrias. Se divide en tres zonas:
- Zona glomerular: Produce mineralocorticoides, principalmente aldosterona.
- Zona fascicular: Produce glucocorticoides, principalmente cortisol.
- Zona reticular: Produce pequeñas cantidades de andrógenos debiles, el principal es la dehidroepiandrosterona.[2]
Zona glomerular
[editar]Las células de la zona glomerular de la corteza suprarrenal secretan mineralocorticoides, como la aldosterona y la desoxicorticosterona, en respuesta a un aumento de los niveles de potasio o descenso del flujo de sangre en los riñones. La aldosterona se libera a la sangre y forma parte del sistema renina-angiotensina: actúa en el túbulo contorneado distal de la nefrona del riñón, donde regula la concentración de electrolitos en la sangre, aumentando la excreción de potasio y disminuyendo la de sodio.
Zona fascicular
[editar]Es la capa predominante en la corteza suprarrenal, y sus células se disponen en hileras separadas por tabiques y capilares. Sus células se llaman espongiocitos porque son voluminosas y contienen numerosos gránulos claros, lo que da a la superficie un aspecto de esponja. Estas células segregan glucocorticoides como el cortisol o hidrocortisona y la cortisona. El principal glucocorticoide producido por las glándulas suprarrenales es el cortisol, que cumple diferentes funciones en el metabolismo en múltiples células del organismo como, por ejemplo:
- Aumenta la disponibilidad de energía y las concentraciones de glucosa en la sangre, mediante varios mecanismos:
- Estimula la proteólisis, es decir, romper proteínas para la producción de aminoácidos.
- Estimula la lipólisis, es decir, romper triglicéridos (grasas) para formar ácidos grasos libres y glicerol.
- Estimula la gluconeogénesis, es decir, la producción de glucosa a partir de nuevas fuentes como los aminoácidos y el glicerol.
- Actúa como antagonista de la insulina e inhibe su liberación, lo que produce una disminución de la captación de glucosa por los tejidos.
- Tiene propiedades antiinflamatorias que están relacionadas con sus efectos sobre la microcirculación y la inhibición de las citocinas pro-inflamatorias (IL-1 e IL-6), las prostaglandinas y las linfocinas. Por lo tanto, regulan las respuestas inmunitarias a través del llamado eje inmunosuprarrenal.
- También el cortisol tiene efectos importantes sobre la regulación del agua corporal, pues retrasa la entrada de este líquido del espacio extracelular al intracelular, por lo que favorece la eliminación renal de agua.
- El cortisol inhibe la secreción de la propiomelanocortina (precursor de ACTH), de la CRH y de la vasopresina.
Zona reticular
[editar]Es la más interna y presenta células dispuestas en cordones entrecruzados o anastomosados que segregan esteroides sexuales como estrógenos y andrógenos. Las células de la zona reticular son una fuente secundaria de andrógenos como testosterona, dihidrotestosterona (DHT), androstenediona y dehidroepiandrosterona (DHEA). Estas hormonas aumentan la masa muscular, estimulan el crecimiento celular, y ayudan al desarrollo de los caracteres sexuales; secundarios.
Enfermedades de las glándulas suprarrenales
[editar]Las enfermedades que afectan a las glándulas suprarrenales son muy variadas, en la mayor parte de los casos tiene lugar una secreción elevada de alguna de las hormonas que produce la glándula o por el contrario una deficiencia. Las afecciones más frecuentes son: [4]
- Insuficiencia suprarrenal. Puede ser primaria cuando se debe a una enfermedad intrínseca de las suprarrenales, secundaria cuando proviene de una alteración en la hipófisis, o terciaria cuando la causa es hipotalámica. Se clasifica como total si afecta a las tres hormonas producidas por la corteza, en caso contrario se llama parcial. Para que se produzcan síntomas evidentes es necesaria la pérdida de al menos el 90% de la glándula. Las manifestaciones se deben a la disminución del nivel de cortisol en sangre, disminución del nivel nivel de aldosterona (hipoaldosteronismo) y déficit de esteroides sexuales suprarrenales.[5] Cuando las manifestaciones de insuficiencia suprarrenal se inician bruscamente, se desencadena una insuficiencia suprarrenal aguda o crisis adrenal, entidad potencialmente letal que precisa tratamiento médico urgente.[6]
- Enfermedad de Addison: Se caracteriza por déficit de producción de cortisol. La falta de cortisol provoca una disfunción celular generalizada que se va a manifestar con cansancio, debilidad muscular, náuseas, vómitos, diarrea, hipoglucemia y mala tolerancia al estrés.
- Síndrome de Cushing: Esta provocado por un exceso de cortisol. El exceso crónico de corticoides produce una redistribución de la grasa corporal y un aumento del catabolismo proteico. La grasa tiende a acumularse en la cara, el cuello, el tronco y el abdomen, las extremidades adelgazan, ya que pierden tejido adiposo, los músculos se atrofian debido al catabolismo proteico. Todo ello configura una obesidad de localización troncular o central. La cara adquiere un aspecto redondeado, el cuello se ve relativamente corto debido al acúmulo de grasa.[7]
- Síndrome de Conn o hiperaldosteronismo primario. Se produce un exceso de aldosterona por la glándula suprarrenal de manera autónoma e independiente de los estímulos para su regulación, lo que lo diferencia del hiperaldosteronismo secundario. Las consecuencias son hipertensión arterial, retención de sodio, pérdida excesiva de potasio por la orina, hipopotasemia y acidosis metabólica. Las causas mas frecuentes son hiperplasia suprarrenal bilateral, adenomas productor de aldosterona y carcinomas suprarrenal productor de aldosterona.[8]
- Cáncer: Son tumores malignos que afectan a la glándula y pueden provocar elevada producción hormonal, entre ellos el carcinoma suprarrenal y el feocromocitoma que causa una secreción excesiva de catecolaminas.[9]
- Síndrome de Waterhouse-Friderichsen. Es la necrosis hemorrágica suprarrenal masiva causada por una infección fulminante por meningococo.
- Tuberculosis suprarrenal. La tuberculosis puede afectar a la glándula y provocar su destrucción progresiva, cuando aparecen manifestaciones claras de la enfermedad la destrucción puede estar muy avanzada y llegar hasta el 90%.[10]
- Adrenalitis autoinmune. Es un proceso de autoinmunidad que provoca insuficiencia suprarrenal. [11]
- Hiperplasia suprarrenal congénita. Son un grupo de trastornos hereditarios que afectan a la síntesis suprarrenal de cortisol. El déficit de cortisol provoca por un mecanismo de retroalimentación negativa un aumento de la producción de hormona adrenocorticotropa (ACTH) y secundariamente una hiperestimulación de la corteza suprarrenal.[12]
- Incidentaloma adrenal. Se denomina incidentaloma adrenal a la existencia de una masa unilateral o bilateral en la glándula suprarrenal que se ha descubierto en una prueba de imagen, de forma casual, sin que existan síntomas o sospechas médicas de alteraciones de la glándula. La gran mayoría de los casos corresponde a lesiones unilaterales benignas no funcionantes y de tamaño mayor a 1 cm de diámetro. Los estudios realizados en autopsias han demostrado que este tipo de lesiones son muy frecuentes y se presentan con una prevalencia que oscila entre el 1 y el 8%, aumentando la frecuencia con la edad. Es preciso realizar una evaluación médica de cada caso para determinar su importancia y descartar la existencia de un proceso maligno o hipersecreción hormonal.[13]
Pruebas diagnósticas
[editar]Se utilizan pruebas de imagen que permiten visualizar la estructura de la glándula, su tamaño y la existencia de áreas anómalas, las más utilizadas son la resonancia magnética nuclear de abdomen (RMN), con y sin contraste, la tomografía axial computarizada de abdomen, con y sin contraste y la tomografía por emisión de positrones (PET).[14]
Entre las pruebas funcionales, la prueba de estimulación con ACTH es la que se emplea con más frecuencia para diagnosticar la insuficiencia suprarrenal. Consiste en administrar ACTH sintética por vía intravenosa y determinar las concentraciones de cortisol en sangre previas y tras una pausa de 30 y 60 minutos. Lo normal es una elevación significativa en los valores de cortisol sanguíneo después de la administración de ACTH, sin embargo los pacientes con insuficiencia suprarrenal o enfermedad de Adisson presentan elevación escasa o nula.[15][16]
Para confirmar el diagnóstico de sindrome de Cushing, la determinación aislada de cortisol en sangre tiene poco valor por su alta variabilidad, se recomienda medir el cortisol libre en una muestra de orina de 24 horas o en una muestra de saliva. También se utiliza el test de supresión nocturna con dosis única de dexametasona o test de Nuhent, que consiste en administrar 1 mg de dexametasona a las 23 horas y determinar el valor de cortisol en sangre a la mañana siguiente.[17]
Para estudiar si existe excesiva producción de aldosterona autónoma (hiperaldosteronismo primario), la prueba de elección es realizar una medición de aldosterona en sangre y de la concentración de renina(CDR), con estos valores se realiza el cálculo del cociente aldosterona/CDR.[18]
Para detectar la hiperplasia suprarrenal congénita se realiza la determinación de 17-hidroxiprogesterona en sangre.[12]
Cuando se sospecha la existencia de un tumor de la médula suprarrenal productor de adrenalina como el feocromocitoma, el diagnóstico se confirma mediante la determinación de metanefrina plasmática o urinaria. La metanefrina o metadrenalina es un metabolito de la adrenalina producido por la acción sobre esta de la enzima catecol-O-metiltransferasa. Existen otros metabolitos de la adrenalina que tambien son útiles para el diagnóstico, por ejemplo el ácido vanilmandélico.[19]
Historia
[editar]Bartolomeo Eustachi, anatomista italiano, hizo la primera descripción de las glándulas suprarrenales, en 1563-1564.[20][21] Sin embargo, estas publicaciones estaban incluidas en la Biblioteca Apostólica Vaticana, y no se les prestó suficiente atención que, en cambio, sí recibieron las ilustraciones de Caspar Bartholin el Viejo, de 1611.[22]
Las glándulas suprarrenales se llaman así debido a que se encuentran encima de los riñones. El término adrenal proviene del latín ad-, "cerca", y renes, "riñón".[23] El término suprarrenal, denominado así por Jean Riolan el Joven en 1629, proviene del latín supra, "encima", y renes, "riñón". El hecho de que se trataba de glándulas independientes localizadas sobre los riñones se aceptó en el siglo XIX, cuando los anatomistas confirmaron que su función era secretora y no formaban parte del riñón.[22]
Una de las obras más reconocidas acerca de las glándulas suprarrenales fue On the Constitutional and Local Effects of Disease of the Suprarenal Capsule (Sobre los efectos constitucionales y locales de la enfermedad de la cápsula suprarrenal), publicada en 1855 por el médico inglés Thomas Addison. En esta monografía, el autor describe lo que más adelante el médico francés Georges Phillipe Trousseau denominaría enfermedad de Addison, epónimo que sigue utilizándose para la insuficiencia suprarrenal y las manifestaciones clínicas relacionadas.[24] En 1894, los fisiólogos británicos George Oliver y Edward Albert Sharpey-Schafer estudiaron la acción de los extractos suprarrenales y observaron sus efectos vasopresores y de elevación de la presión arterial. En las décadas siguientes, varios médicos experimentaron con extractos de la corteza suprarrenal para tratar la enfermedad de Addison.[20][21] Edward Calvin Kendall, Philip Showalter Hench y Tadeusz Reichstein recibieron en 1950 el Premio Nobel de Fisiología o Medicina, por sus descubrimientos acerca de la estructura y los efectos de las hormonas producidas por la corteza suprarrenal.[25]
Regulación de la secreción de la médula suprarrenal
[editar]Como respuesta a diversas formas de estrés, por ejemplo la realización de ejercicio físico, un episodio de hipoglucemia o una hemorragia que disminuye la cantidad de sangre circulante y provoca disminución de la cantidad de oxígeno que llega a los tejidos, se activa la secreción de adrenalina y noradrenalina por la médula suprarrenal. Este proceso está regulado por señales simpaticas descendentes procedentes del encéfalo. Los centros autónomos que inician la respuesta simpática se encuentran en la región del hipotálamo y el tronco del encéfalo, pero reciben impulsos de otras áreas, entre ellas la corteza cerebral, el sistema límbico y otras regiones del hipotálamo y el tronco del encéfalo.[26] En 2016 se identificaron áreas de la corteza cerebral de los primates que a través de conexiones multisinápticas inciden en la respuesta de la médula suprarrenal.[27]
Regulación de la secreción suprarrenal de cortisol
[editar]
La secreción suprarrenal de cortisol está regulada por el péptido de origen hipofisario ACTH. El ACTH es producido por la hipófisis, en respuesta a la hormona liberadora de hormona adrenocorticotropa (CRH) producido por el hipotálamo. Estos tres órganos del sistema endocrino forman el eje hipotalámico-hipofisario-adrenal. El ACTH hipofisario se sintetiza a partir de la proopiomelanocortina (POMC), péptido de 241 aminoácidos, cuyo gen está situado en el cromosoma 2 humano. La secreción de cortisol sigue un ritmo circadiano, alcanza un nivel máximo alrededor de las ocho de la mañana y mínimo a última hora de la tarde, no obstante el ritmo de producción no es estático y se adapta a las circunstancias, cuando se producen situaciones de estrés físico o síquico se mantienen niveles elevados de forma sostenida.[2]
Regulación de la secreción suprarrenal de aldosterona
[editar]El principal regulador de la secreción de aldosterona es la angiotensina II que se produce a partir de la renina, secundariamente influye la concentración del ion K+ en sangre y el ACTH.[18]
Referencias
[editar]- ↑ Bases de la fisiología. Autor:Beatriz Gal. Consultado el 13 de febrero de 2025
- ↑ a b c Tortora Derrickson. Principios de Anatomía y Fisiología. Consultado el 14 de febrero de 2025.
- ↑ «OpenStax CNX». cnx.org. Consultado el 1 de agosto de 2015.
- ↑ Manual MSD. Introducción a las glándulas suprarrenales. Autor: Ashley B. Grossman.
- ↑ Guía para el diagnóstico y tratamiento de la insuficiencia suprarrenal en el adulto. Endocrinol Nutr. 2014;61(Supl. 1):1-35. Consultado el 14 de febrero de 2025.
- ↑ Guía para el manejo y la prevención de la insuficiencia suprarrenal aguda. Consultado el 14 de febrero de 2025.
- ↑ https://www.elsevier.es/es-revista-revista-medica-clinica-las-condes-202-articulo-trastornos-glandula-suprarrenal-diagnostico-tratamiento-S0716864013702220 Trastornos de la glándula suprarrenal.
- ↑ Síndrome de Conn. Nefrología al día. Consultado el 14 de febrero de 2025.
- ↑ Sisson, J. C; Shulkin, B. L; Esfandiari, N. H (1 de agosto de 2006). «Courses of Malignant Pheochromocytoma: Implications for Therapy». Annals of the New York Academy of Sciences (en inglés) 1073 (1): 505-511. ISSN 0077-8923. doi:10.1196/annals.1353.053. Consultado el 24 de julio de 2022.
- ↑ Tuberculosis primaria de la glándula suprarrenal: comunicación de 2 casos. Consultado el 14 de febrero de 2025.
- ↑ Adrenalitis autoinmune. Consultado el 14 de febrero de 2025.
- ↑ a b https://www.aeped.es/sites/default/files/documentos/09_hiperplasia.pdf. Hiperplasia suprarrenal congénita. AEPED, consultado el 10 de febrero de 2024
- ↑ Evaluación diagnóstica y terapéutica del incidentaloma suprarrenal. Revista Argentina de Endocrinología y Metabolismo, 2016;53(2):51–58.
- ↑ Colegio Americano de Radiología. Criterios de Uso Apropiado del ACR. Evaluación de la masa suprarrenal. Consultado el 14 de febrero de 2024.
- ↑ Dorin RI, Qualls CR, Crapo LM (2003). «Diagnosis of adrenal insufficiency» (PDF). Ann. Intern. Med. 139 (3): 194-204. PMID 12899587.
- ↑ Elizabeth H. Holt, MD, PhD (2008). ACTH (cosyntropin) stimulation test.
- ↑ Trastornos de la glándula suprarrenal: diagnóstico y tratamiento. Revista Médica Clínica los Condes, septiembre 2013. Consultado el 14 de febrero de 2025.
- ↑ a b Mineralocorticoides:aldosterona. Bioquímica y Análisis Clínicos. Hospital Universitario 12 de Octubre. Consultado el 14 de febrero de 2025.
- ↑ Lenders J, Pacak K, Walther M, Linehan W, Mannelli M, Friberg P, Keiser H, Goldstein D, Eisenhofer G (2002). «Biochemical diagnosis of pheochromocytoma: which test is best?». JAMA 287 (11): 1427-34. PMID 11903030. doi:10.1001/jama.287.11.1427. Free full text with registration
- ↑ a b Schmidt, JE (1959). Thomas, ed. Medical Discoveries: Who and When. pp. 9-10.
- ↑ a b O'Hare, A. Munro Neville, Michael J. (2012). Springer London, ed. The Human Adrenal Cortex Pathology and Biology -- An Integrated Approach. Londres. pp. Chapter 2: Historical Aspects. ISBN 1447113179.
- ↑ a b O'Hare, A. Munro Neville, Michael J. (2012). Springer London, ed. The Human Adrenal Cortex Pathology and Biology -- An Integrated Approach. Londres. pp. Capítulo 2: Historical Aspects (Aspectos históricos). ISBN 1447113179.
- ↑ About.com (ed.). «What Are The Adrenal Glands?». Archivado desde el original el 29 de octubre de 2013. Consultado el 18 de septiembre de 2013.
- ↑ Pearce, JM (2004). «Thomas Addison (1793-1860)». Journal of the Royal Society of Medicine 97 (6): 297-300. PMC 1079500. PMID 15173338. doi:10.1258/jrsm.97.6.297. Archivado desde el original el 11 de febrero de 2015.
- ↑ Nobel Foundation (ed.). «The Nobel Prize in Physiology or Medicine 1950». Consultado el 10 de febrero de 2015.
- ↑ Berne y Levy. Fisiología, octava edición. Consultado el 10 de febrero de 2025.
- ↑ Richard P. Dum, David J. Levinthal, Peter L. Strick. (agosto de 2016). «Motor, cognitive, and affective areas of the cerebral cortex influence the adrenal medulla.». Proceedings of the National Academy of Sciences. doi:10.1073/pnas.1605044113. Consultado el 6 de septiembre de 2016.
Enlaces externos
[editar] Wikimedia Commons alberga una galería multimedia sobre Glándula suprarrenal.
Wikimedia Commons alberga una galería multimedia sobre Glándula suprarrenal. Wikcionario tiene definiciones y otra información sobre glándula suprarrenal.
Wikcionario tiene definiciones y otra información sobre glándula suprarrenal.
 KSF
KSF